L’emergenza Covid ha evidenziato la necessità di ripensare il sistema sanitario nazionale. Si rende necessario, infatti, attuare interventi strutturali e gestionali per garantire un’assistenza di rete più vicina alle persone e ai territori. È quanto emerge dall’ultimo studio di Nomisma per Rekeep, presentato in occasione del digital event “Verso una nuova sanità di prossimità”, realizzato in collaborazione con Il Sole 24 Ore.
In particolare, la ricerca Nomisma definisce gli interventi per accelerare il percorso verso la realizzazione o il potenziamento di Ospedali di Comunità, Case della Comunità e Residenze Sanitarie Assistenziali (RSA) che potrebbero usufruire dei finanziamenti previsti dal Piano Nazionale di Ripresa e Resilienza (PNRR). Le necessità aggiuntive, invece, potrebbero essere realizzate coinvolgendo i privati, al fine di raggiungere notevoli benefici non solo dal punto di vista economico, ma anche ambientale, urbano e sociale. Ne abbiamo parlato con Marco Marcatili, Responsabile Sviluppo Nomisma e responsabile dello studio.
L’emergenza Covid ha evidenziato le fragilità del SSN. Come dobbiamo ripensare l’assistenza sanitaria, per garantire un migliore servizio ai cittadini?
Lo shock sanitario da COVID-19 ha messo in risalto alcune fragilità del Sistema Sanitario Nazionale, già indebolito da decenni di razionalizzazione delle risorse e da politiche imposte ai territori, come la centralizzazione delle strutture a discapito delle zone periferiche. Serve un cambio di passo rispetto al passato, una nuova visione d’insieme, focalizzata da tre parole chiave: velocità, domiciliarità e prossimità.
- Velocità nel senso che servono concretezza e tempestività per attuare questo cambio di passo e per risolvere le criticità già esistenti, emerse con forza in seguito alla pandemia.
- Per domiciliarità intendo curare, dove possibile, le persone a casa e garantire una efficace assistenza extra ospedaliera. Siamo davanti a una nuova frontiera, in quanto per farlo servono persone preparate e tecnologie adeguate, innovazione e ricerca.
- Prossimità, infine, significa prendersi cura delle persone attraverso le strutture territoriali e i medici di base, nuovi luoghi dove organizzare la sanità e le persone coinvolte, senza sovraccaricare i centri ospedalieri di grandi dimensioni. È questa la grande sfida di domani.
Lo studio Nomisma ha stimato il numero di edifici necessari per rafforzare l’assistenza territoriale: qual è lo stato del patrimonio immobiliare sanitario nel nostro Paese?
Lo studio Nomisma è partito mettendo intorno a un tavolo tutti gli attori del comparto sanitario: Federazione Italiana Medici di Medicina Generale (FIMMG), Federazione Nazionale degli Ordini dei Medici Chirurghi e degli Odontoiatri (FNOMCEO), Federazione Nazionale degli Ordini delle Professioni Infermieristiche (FNOPI) e dell’Associazione Medici Dirigenti Sanitari (ANAAO-ASSOMED), oltre che numerosi esperti di politica sanitaria e management della sanità.
A tutti abbiamo posto la stessa domanda: cosa si può fare per migliorare il Servizio Sanitario Nazionale? La risposta è stata sistemica: occorrono tecnologie, persone, strutture e relazioni più efficienti. Fra tutte, è emersa come capofila l’esigenza di investire in strutture territoriali di servizio, che potessero diventare un punto di riferimento per i cittadini. A quel punto abbiamo censito quali strutture potrebbero assolvere a questo ruolo, individuando tre tipologie: gli Ospedali di Comunità, le Case della Comunità e le RSA. Abbiamo escluso da questo censimento gli HUB e gli ambulatori polifunzionali.
Purtroppo, queste strutture sono inadeguate sia dal punto di vista quantitativo che qualitativo. Secondo le nostre stime, infatti, il loro numero andrebbero addirittura decuplicato. Un esempio: in Italia esistono attualmente 163 Ospedali di Comunità, che mettono a disposizione 3163 posti letto. Il PNRR prevede di realizzarne 381, ma per raggiungere l’obiettivo di una struttura ogni 50 mila abitanti (ovvero quello che noi consideriamo il bisogno standard) sarebbe necessario attivare ulteriori 661 Ospedali di Comunità, per un totale di 1.042 strutture e 13.220 posti letto. Lo stesso ragionamento si può replicare per le Case di Comunità, che andrebbero potenziate di 1233 unità, e per le RSA, che avrebbero bisogno di un incremento di 527 strutture per garantire un numero di 36.890 posti letto.
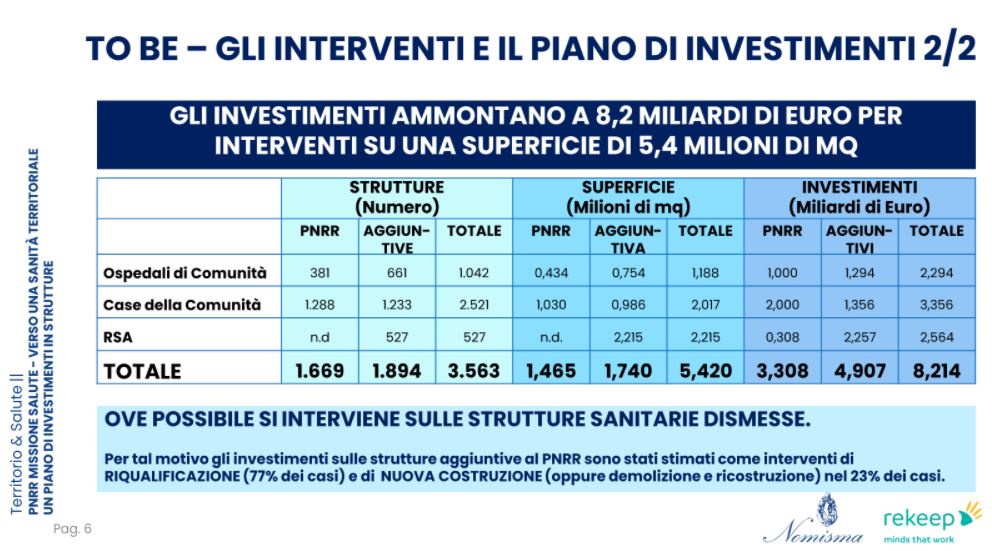
Quali sono gli investimenti necessari secondo la vostra stima?
Per attuare il modello sanitario delineato dal PNRR, secondo quel cambio di mentalità – che auspichiamo – determinato dall’emergenza, occorrono 8,2 miliardi di euro.Il PNRR, però, ne ha messi campo “solo” 3,3.
Dove possiamo recuperare questo gap di 4,9 miliardi? Coinvolgendo altri soggetti. Un contributo decisivo potrebbe arrivare dai privati sociali: non solo la sanità privata potrebbe essere interessata a investire nella realizzazione di nuovi spazi, ma anche gli operatori dei servizi a supporto della sanità, facility management in primis, attraverso la formula del Partenariato Pubblico Privato (PPP).

Possiamo recuperare o riutilizzare una parte degli immobili dismessi, per non “consumare” altro suolo?
Certamente sì. Un dato eclatante su tutti: oggi esistono molti edifici vuoti o parzialmente inutilizzati: si stima 2 milioni di mq di strutture, con un’alta concentrazione nel Nord-Ovest. Il 77% di questi si può riutilizzare, il 23% demolire e ricostruire. Rispetto a quanto finanziato dal PNRR, larga parte degli investimenti privati aggiuntivi potrebbe essere realizzata raggiungendo l’obiettivo del consumo di suolo zero, attraverso riqualificazioni mirate del patrimonio esistente.

Quali sono i benefici non solo economici, ma anche sociali, sanitari ed ambientali di questo intervento?
I benefici economici sono evidenti: l’investimento complessivo stimato in 8,2 miliardi euro potrebbe generare un volano economico a livello nazionale pari a 25,7 miliardi. In altre parole, si calcola che per ogni euro investito nella riqualificazione e ristrutturazione delle strutture identificate si genererebbero 3,5 euro. A questo si deve aggiungere un ulteriore beneficio economico a regime, terminata la fase di sviluppo, nei settori sanitari e delle facilities (pulizia, vigilanza, lavanderia, manutenzioni).
Sono ancora più significativi, però, gli effetti positivi in ambito sociale e sanitario: investire 8 miliardi di euro per accelerare lo sviluppo di una sanità di prossimità avrebbe evidenti riflessi sulla comunità, grazie a una migliore qualità delle prestazioni erogate e dello stesso rapporto relazionale tra medico e paziente, alla riduzione dei tempi di attesa, alla diminuzione dei ricoveri inappropriati e dei tempi di degenza, al decremento dei costi ospedalieri dovuti a ricoveri ripetuti, impropri e prolungati. In una battuta, ne guadagnerebbero il paziente e la sanità pubblica.
Ultimo, ma non meno importante, non va trascurato l’impatto ambientale, per il quale si prevede una riduzione delle emissioni atmosferiche di 117 milioni di Co2, dovuta all’utilizzo di impianti moderni ed edifici tecnologicamente avanzati.